
芝加哥大学医学中心移植研究所联合主任,移植外科医生John Fung(博士、医学博士)
和肝脏专家Michael Charlton(医学博士)
这是一系列令人惊叹的事件,即便对于一个习惯于取得历史性成就的机构而言也是如此。在不到两天的时间里,芝加哥大学医学中心的外科医生完成了两项独立的三器官移植手术。两名29岁的患者,来自密歇根州的Sarah McPharlin和来自芝加哥的Daru Smith,分别接受了心脏、肝脏和肾脏移植。
Smith的手术开始于12月19日下午3:07,McPharlin则于第二天下午6:04开始手术,这距离Smith手术开始仅仅27个小时之后。根据联邦政府的统计,这是美国医院首次在一年内完成一项以上此类复杂手术。
“即便是在最疯狂的梦中,我们也从没想象过两项手术几乎同时发生”,芝加哥大学医学中心移植研究所移植外科医生兼联合主任John Fung表示:“完成这项任务就像在跑马拉松的过程中尝试进行一场高空钢丝表演。但我们始终对患者和团队能力充满信心。”

Sarah McPharlin和 Daru Smith于康复期间在临床与科研中心走动
这两例病例是美国进行此类三器官移植的第16次和第17次手术,其中有6次手术是在芝加哥大学医学中心实施的。世界上没有其他机构进行过更多此类多器官手术。
也许没有其他机构在器官移植方面获得的成就有着如此丰富的历史,但继两个最特殊的病例之后,移植研究所已经开始展望新的未来。凭借新的领导和创新的结构,研究所希望扩大可以移植的器官和组织的范围、可以接受的供体器官类型以及可以接受它们的患者范围,从而使尽可能多的患者获得器官移植这一挽救生命的礼物。
不断突破的历史
器官移植的历史始于芝加哥大学。心脏外科先驱Alexis Carrel(医学博士)开发了将断掉的血管两端连接在一起的技术,使器官移植成为可能。1904年,Carrel在芝加哥大学对狗进行了首例心脏移植手术,这只狗存活了两小时。1912年,Carrel因其在美国完成的工作获得了第一个诺贝尔生理学或医学奖。
Christoph Broelsch(医学博士)于1985年在芝加哥大学用一段尸体肝脏实施了首例肝移植手术。1988年,Broelsch在美国通过一名供体为两名受体实施了首例劈离式肝移植,还开发了活体移植技术。随后,Broelsch的团队于1989年11月在芝加哥大学实施了世界上首例成功的活体肝移植手术,1993年,芝加哥大学团队实施了首例无血缘关系活体肝移植手术,捐献者是一名患有囊包性纤维症的9岁男孩的家族密友,这名男孩的亲属们在医学上不具备捐献资格。
其他进展也扩大了患者接受器官移植的机会。1997年,由伦理学家、儿科助理教授兼麦克莱恩临床医学伦理中心副主任Lieie Friedman Ross领导的团队提出了首个配对肾脏交换计划,该计划允许两名各自需要肾脏移植的患者将彼此从供体处获得的不相容肾脏进行交换。此项协议发表在《新英格兰医学杂志》上,经调整后得到更广泛的使用,并有助于在全美范围内进行交换,这涉及到许多捐献者和接受者。
这些突破在20世纪90年代和本世纪继续积累,并达到了多个多器官手术的里程碑。芝加哥大学的医生们实施了伊利诺伊州头两例心-肾-胰腺移植手术(1995和1998年),四例心-肝-肾移植手术(1999、2001、2003和2011年)以及数百例肾-胰腺手术。
直面未来
拥有这样的历史,芝加哥大学做好了进行连续三器官移植的特殊准备并不足为奇。两例手术的准备工作早在几个月前就已开始。芝加哥大学医学中心心力衰竭、移植和机械循环支持主任Nir Uriel(医学博士)负责患者的医疗护理,他召集了外科医生、护士和麻醉师进行移植手术,并召集心脏、肝脏和肾脏专家在手术前后对他们进行照护。

Daru Smith的移植团队成员 (左起):Michael Charlton(内外全科医学士)、Nir Uriel(医学博士)、
John Fung(医学博士、博士)、Bryan Smith(医学博士)和Gabriel Sayer(医学博士)
这种史无前例的协调依赖于芝加哥大学独特的组织结构,它促进了各类移植专家之间的合作。在许多医疗中心,移植专家集中在与特定器官系统一致的传统学术部门,如外科学和医学。2016年秋季,芝加哥大学医学中心创建了移植研究所,将移植外科医生和医学专家整合在一起,以满足移植患者的独特需求。
“我们的想法是,不是将移植涉及到的不同元素植入到外科或医学部,而是以一种有凝聚力的方式将其整合在一起”,外科主任Jeffrey Matthews(医学博士)谈到, “对于芝加哥大学来说,这是一个新的想法,但在克利夫兰诊所这样的地方是已经存在并被证明是成功的模式。”
克利夫兰诊所也考虑寻找新研究所的领导者。当时,Fung是克利夫兰诊所移植中心的主任。在芝加哥大学免疫学专业获得医学学位和博士学位后,Fung在匹兹堡大学医学中心师从于“现代移植之父”Thomas Starzl(医学博士、博士)。在匹兹堡和克利夫兰,Fung凭借自己的能力成为移植手术的先驱,领导了大规模的临床试验,开发了创新的外科技术,完善了器官捐赠手术,并发表了数百篇研究论文。
“在Starzl医生退休后,John Fung可能是世界上最杰出的肝移植外科医生”,Matthews谈到,“我当时正在芝加哥大学里寻找另一位可能成为John Fung的人,那时我从没想过他可能真的有兴趣回到这里。”
2017年春天,Michael Charlton(内外全科医学士)加入了Fung,担任移植研究所联合主任。Charlton是国际知名的肝病和移植医学专家,他还担任新成立的肝病中心主任。该中心的建立旨在诊断和治疗各类慢性和急性肝病,其中许多肝病最终需要移植。他和Fung一起构成了移植研究所二重奏:一名医学专家与一名外科学家,在同一处协同工作,为患者提供移植诊疗。

Daru Smith与 Sarah McPharlin, 各自接受新的心、肝、肾三个月后
“来到这里的一件新奇的事情是,芝加哥大学医学中心愿意建立一个不同的结构,打破了这里已存在100年的传统学术孤岛”,Fung表示。
“在传统的孤岛中,你只能将一部分时间花在移植上,另外的时间按你得花在部门希望你所做的其他事情上,这就削弱了你的努力”,他谈到,“因此,我们希望有献身精神的人怀抱着共同的愿景来全身心地投入到移植领域。”
扩大可能性
对于Fung来说,建立移植专科不仅仅意味着增加患者的数量。他希望扩大为更多患者提供这些挽救生命的手术的可能性,不仅关乎如何进行器官移植,还关乎谁有资格接受移植。
这意味着要考虑那些过去不能接受移植手术的“高风险”患者。例如,Fung主张为急性酒精性肝炎患者提供肝移植。一般的做法是等这些患者戒酒6个月后才可加入肝脏的轮候名单,以免他们在移植后复发,破坏新的器官。但2011年发表在《新英格兰医学杂志》上的一项具有里程碑意义的研究表明,一部分此前没有肝脏疾病风险、且拥有帮助其在移植后保持饮酒节制的支持性社交网络的患者,可以成功成为候选人。
芝加哥大学医学中心最近修订了节制政策,以便将更多此类患者纳入考虑范围。由于肝脏专家、社会工作者和心理学家可以检查患者的精神病史、社会支持系统以及达到导致肝衰竭的饮酒量后复发的可能性,因此移植研究所的多学科服务使针对这类患者的诊疗成为可能。手术后,同样的团队还帮助协调复杂的后续护理和咨询,以保持术后节制。
Fung还希望为胆管癌或神经内分泌肿瘤等癌症患者提供肝脏移植手术,这些患者过去可能因为癌症复发的可能性而被拒之门外。Fung认为这些患者可以成为不错的移植候选者,因为新的抗癌药物比以往任何时候都更有效,即使患者在移植后复发也是如此。同样,由于抗逆转录病毒药物可以有效地控制艾滋病毒/艾滋病,Uriel也一直在早期倡导为心力衰竭的艾滋病毒阳性患者提供心脏移植。
Fung希望有一天芝加哥大学医学中心能超越标准的心、肺、肝、胰和肾手术。他曾在克利夫兰诊所帮助启动了肠道移植专科,并希望在芝加哥也开设一个。他还想探索复合组织移植,如面部、手部或子宫。这些手术激发了人们对医学中可能发生的事情的想象,即使在一个经常取得重大突破的机构中也是如此。但对Fung来说,这才是关键所在。
“我们不要只是坐在这里,看庞大的病人网络前来找我们,据此与区域里的大型医疗系统竞争。我们没有那种奢侈”,他说,“对我来说,建立一个专科的方式就是让自己脱颖而出,为自己创造一个利基,让人们为此而来到这里。”
“标准案例在全市范围内都取得了很好的结果。如果我们也坚持这一点,我们将只是一个竞争对手。我不想那么做。我想提供一些不同的东西。”
医学上的突破和新技术也使我们有可能使用更多在过去无法获得的供体器官。除了最绝望的病例外,大多数移植团队通常会拒绝丙肝阳性捐献者的器官,原因是担心感染会导致移植后器官损失。不过,有了可以有效治疗丙肝的新抗病毒药物,包括芝加哥大学医学中心在内的一些经挑选的医疗中心已经重新考虑了这一理念。
“丙肝是目前我们最容易治疗的疾病,我们几乎可以治愈每个人”,Charlton谈到,“因此,如果我们从患有丙肝的年轻捐献者身上获取真正健康的肝脏,并提供给有生命危险或需要改变生命质量的患者,他们可以更快地进行移植。”
芝加哥大学医学中心也是美国首批使用离体肺灌注(EVLP)系统来制备供肺的移植中心之一。肺是最难移植的器官,因为它们在捐献者的生命后期极易受到感染。它们在恢复的过程中可能会受到损伤,或者在移植通气后塌陷。
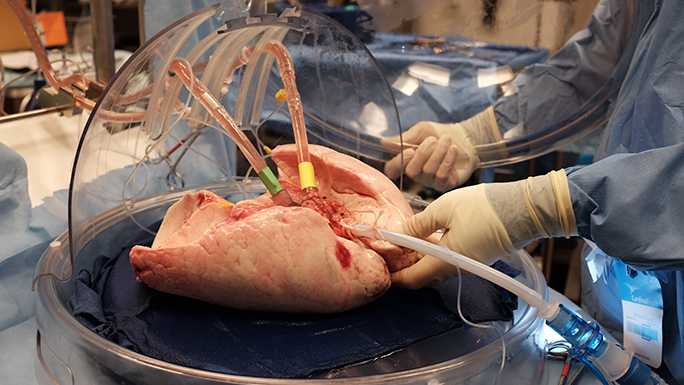
离体肺灌注是一个可以扩大可用于移植的供肺池的过程
由于这些挑战,只有五分之一的捐献者能为移植提供合适的肺。 EVLP是一个过程,通过评估可能不符合捐献标准的肺的存活能力来扩大可用于移植的肺池。将肺置于一台机器中,使溶液循环通过它们,以建立正常的组织流动,并以一种加以控制的方式轻轻地给它们再充气。经该系统评估的肺有50%以上可用于移植,大大增加了可接受移植的患者数量。
放远一点看,分子工程研究所正在进行对肾功能衰竭进行恢复甚至重建的研究。组织工程学教授Jeffrey HubBell博士正与西北大学的科学家合作开发一种技术,通过剥离细胞而只留下结构支架,可以产生新的功能肾脏。接下来,将这种支架植入具有新血管的受体体内,并诱导其生长成细胞,进而发育成新的组织。这项技术虽然具有未来性,但可以通过创造患者自己肾脏的复制品或使用非免疫学配型供体的构建部分来扩大移植数量。
所有条件就位
所有这些因素,包括高技能的医务人员、富有远见的领导、尖端的科学和技术,以及与社区组织的密切合作,都是芝加哥大学医学中心跨所有学科领域的标志。但这种人才和资源的独特结合,再加上推动患者诊疗界限的历史和文化,使得这两例三器官移植手术成为可能。
“当然还有其他机构可以完成这两例手术,但我强烈认为,对于这种复杂的多米诺效应手术,你需要一个富有经验的人”,外科教授、肾脏和胰腺移植主任Yolanda Becker(医学博士)表示。
Becker为McPharlin和Smith进行了肾移植手术。她曾担任器官采购和移植网络 /器官共享联合网络(OPTN / UNOS)董事会主席,该机构是美国卫生及公共服务部的一个部门,负责制定国家器官移植政策。自2010年加入芝加哥大学医学中心以来,她目睹了移植专科的发展多年来的不断发展。
“很长一段时间以来,我们已经具备了进行多器官移植的各项条件,但我们在不同的时间具有的优势是不同的”,她谈到,“现在,所有条件同时聚在一起,我们处在一个非常有利的位置,可以做一些非常新颖和创新的事情。”
芝加哥大学医学中心可能再也不会在同一年内进行多个三器官移植手术,更不用说在不到两天的时间内完成。这是一次幸运的机缘巧合,McPharlin和Smith都在芝加哥的轮候名单上,都需要相同的器官组合,并且都在12月的连续几天内找到了匹配的捐献者。但芝加哥大学医学中心做好拯救他们生命的准备显然不是靠运气和巧合。
“能够得到肯定是一种很好的感觉”,Becker谈到,“并且坦率地说,在所有学科中,对于复杂的医疗和外科手术来说,芝加哥大学医学中心是一个人们非常努力工作来获取患者肯定的地方。”